La enfermedad de Crohn es una enfermedad inflamatoria intestinal crónica (EII) que puede afectar a todo el tracto digestivo. Esta condición se ve favorecida por predisposiciones genéticas, factores ambientales y disfunción del sistema inmunológico.
¿QUÉ ES LA ENFERMEDAD DE CROHN?
La enfermedad de Crohn (EC) es una inflamación crónica que puede afectar las paredes de todo el tracto digestivo, desde la boca hasta el ano. Muy a menudo, la enfermedad de Crohn llega a la parte terminal del intestino delgado que conecta el estómago con el colon, el colon (o «intestino grueso») y el ano.
La inflamación crónica de parte del tracto digestivo en la enfermedad de Crohn empeora en períodos, lo que resulta en alternancia:
- fases de actividad (o «brotes»), de intensidad y duración variables,
- y fases sin síntomas llamadas remisión.
Junto con la colitis ulcerosa, esta condición es una de las enfermedades llamadas EII: Enfermedad Inflamatoria Intestinal.
El sistema digestivo
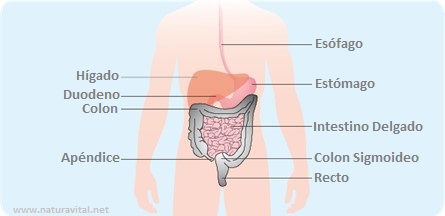
El sistema digestivo humano se compone de seis órganos:
- el esófago es un tubo largo que conecta la boca con el estómago;
- el estómago es una bolsa, ubicada entre el esófago y el intestino delgado. Tiene una forma curva. Está conectado al intestino delgado a través del duodeno;
- el hígado es el órgano abdominal más grande, yuxtapuesto con el estómago, por encima de los intestinos. Tiene forma triangular;
- el intestino delgado es el intestino más largo del cuerpo humano, conectado al estómago y al intestino grueso. Se pliega sobre sí mismo, lo que le da la forma de un plato de espaguetis. Su sección inicial, relacionada con el estómago, se llama duodeno;
- el intestino grueso forma un marco alrededor del intestino delgado. Conecta el intestino delgado con el ano. Se compone de colon y recto;
- el colon es la primera y la mayor parte del intestino grueso. Tiene en su extremo inferior una pequeña excrecencia llamada apéndice. Termina con el sigmoide, que lo conecta con el recto;
- el recto es la última parte del sistema digestivo. Se coloca sobre un eje vertical, conectando el colon con el ano.
La enfermedad de Crohn puede ir acompañada de síntomas inflamatorios no digestivos:
- dolor articular que afecta a las articulaciones de las extremidades (tobillos, rodillas, muñecas, etc.) o la columna vertebral;
- úlceras bucales;
- eritema nodoso (hinchazón del tamaño de una nuez, dura, roja y dolorosa, en las piernas y los antebrazos);
- uveítis (inflamación de la parte central de los ojos);
- inflamación de los conductos biliares…
ENFERMEDAD DE CROHN: ¿A QUÉ SE DEBE?
Los mecanismos de aparición de la enfermedad de Crohn aún no se conocen bien. Involucran factores genéticos, inmunológicos y ambientales.
- Una predisposición genética: se han destacado genes de predisposición a la enfermedad de Crohn. Ciertas mutaciones genéticas aumentan el riesgo de que ocurra la enfermedad.
- Un desequilibrio entre el sistema inmune y la microbiota intestinal (o flora intestinal): el sistema inmune reacciona anormalmente contra las bacterias normalmente presentes en el tracto digestivo. Esto resulta en la inflamación de la pared intestinal, que está presente en la enfermedad de Crohn.
- La observación de un rápido aumento en el número de nuevos casos de enfermedad de Crohn en los países industrializadores sugiere que el medio ambiente tiene un papel en el desencadenamiento de la enfermedad. Entre los factores ambientales, fumar es el principal factor conocido en el desencadenamiento de la enfermedad de Crohn. El tabaco aumenta el riesgo y la gravedad de los brotes y complica el manejo terapéutico. Los investigadores también tienen en cuenta la dieta, pero su influencia no está probada en este momento. El estrés psicológico no es, hasta la fecha, reconocido como un factor de riesgo independiente.
ENFERMEDAD DE CROHN: UNA ENFERMEDAD CADA VEZ MÁS COMÚN
Es en los países industrializados donde la enfermedad de Crohn es más común.
En España, la enfermedad de Crohn afecta a casi una de cada 1.000 personas, con 8 nuevos casos por cada 100.000 habitantes cada año.
La frecuencia está aumentando rápidamente en los países industrializadores (Asia, Oriente Medio…)
La enfermedad de Crohn se diagnostica con mayor frecuencia en sujetos jóvenes, de 20 a 30 años. Sin embargo, el 5% de las formas ocurren después de los 60 años. Las mujeres son ligeramente más propensas a verse afectadas (13 mujeres por cada 10 hombres).
Enfermedad de Crohn también en niños
Del 10% al 15% de la EII (enfermedad Inflamatoria Intestinal) afecta a los niños. La edad de partida es de entre 12 y 14 años en promedio.
La EII que comienza en los niños es:
- principalmente enfermedad de Crohn (70%),
- seguido de colitis ulcerosa (25%),
- y otras colitis inflamatorias no características (5%).